Сеть медицинских центров Acıbadem – лидер в области услуг здравоохранения Турции с 1991 года , предлагает высококачественные диагностику и лечение в самых безопасных и наиболее комфортабельных для пациентов условиях, с использованием лучших и новейших медицинских технологий. Аджибадем предоставляет полный комплекс услуг в 16 больницах широкого профиля, 11 из которых с 2005 года полностью аккредитованы JCI, 9 поликлиник. Клинка насчетывает песонал с командой из 2000 врачей, 3900 медсестер и 7 500 человек вспомогательного персонала. Постоянный рост со времени основания своей первой больницы в 1991 году позволил Acıbadem стать лучшим и наиболее ценным брендом в здравоохранении не только в Турции, но и зарубежом.
Интегрированная модель предоставления услуг, также делает «Аджибадем» уникальной группой, которая предлагает услуги за пределами своей широкой сети больниц и поликлиник: «Аджибадем Управление проектами» -проектирует, строит и оснащает больницы «под ключ» в Турции и за ее пределами; «Аджибадем Страхование» – предоставляет услуги страхование здоровья и жизни, консультации по полисам; «Аджибадем Мобайл» – предоставляет услуги оказания воздушной скорой помощи, машины скорой помощи, медицинские услуги на дому и телемедицины. «А Плюс» – предоставляет услуги по организации питания, услуг прачечной и уборки, специально приспособленных для клинических предприятий всех размеров. «Аджибадем Лабмед» – совместное предприятие с лидирующей немецкой компанией «Дортмунд ГмбХ», предоставляет широчайший спектр лабораторных услуг, включая генетические, патологические исследования, банк стволовых клеток, банк пуповинной крови, исследование продуктов питания и гигиены. Университет «Аджибадем» – представляет собой обмена опыта «Аджибадем» на академической платформе и подготовке следующих поколений профессионалов в области здравоохранения.

С 2005 года сеть медицинских центров Аджибадем акредитована Joint Commission International (JCI) – Объединенной международной комиссией. Объединенная международная комиссия является независимой и глобально принятой аккредитационной организацией, базирующейся в США, которая разрабатывает и использует объективные инструменты измерения для оценки и содействия улучшениям качества обслуживания и безопасности пациентов в медицинских организациях.
Необходимость в медицинской и индустриальной справочной лаборатории в Турции привела к основанию «Лабмед», модели образцовой лаборатории. «Лабмед» которая славится современной технической базой, оснащенной новейшими технологиями, отвечающей всем и каждому требованию к лабораториям «Аджибадем» и предоставляющей услуги всей индустрии здравоохранения. «Лабмед» подтвердила качество своих услуг в соответствии с стандартами мирового класса , полученными сертификатами, включая сертификацию лабораторных услуг высоких стандКлинической лаборатории «Лабмед». Сертификат «ISO 15189», выданный «Deutsche Akkreditierungsstelle Chemie Gmbh» (DACH), позволил стать «Аджибадем Лабмед» первой клинической лабораторией в Турции, которая аккредитована на международном уровне. Благодаря своим обширным ресурсам, «Аджибадем Лабмед» может проводить все виды анализов на высочайшем уровне с высокой степенью надежности.
«Аджибадем» является спонсором ведущих национальных и международных спортивных клубов.
«Аджибадем» предостовляет спортсменам национальных спортивных ассоциаций свои медецинские услуги.
Сеть клиник « Аджибадем» оснащенны современным оборудованием и технологиями, высокотехническими и функциональными операционными. За последние годы произошел рост обслуживания числа стационарных и амбулаторных больных. Клинические показатели постоянно контролируется в соответствии с международными критериями.
Постоянный рост со времени основания своей первой больницы в 1991 году позволил «Аджибадему» стать лучшим и международно признанным брендом в здравоохранении Турции. Интегрированная модель предоставления услуг, также делает «Аджибадем» уникальной группой, которая предлагает услуги с широкой сетью больниц и поликлиник
В 2010 году Высшей Национальной Академией Турции среди 32 брендов Аджибадем признан одним из лучших брендов. 2010 году по версии журнала Capital Аджибадем вошел в 18 лучших турецких компаний и стал брендом в номинации самая лучшая марка Nielsen по здравоохранению. 2009 год журнал Forbes определил Аджибадем14-й по величине работодателем в Турции .
«Аджибадем» – первая организация в области здравоохранения, официально зарегистрированная на Стамбульской фондовой бирже, гордиться своими инвестициями в Турции и в индустрии здравоохранения. Аджибадем предлагает всесторонние услуги высокого качества. Она охватывает весь диапазон клинических и административных программ обучения, программ профессиональной подготовки, интегрируя сотрудничество местных врачей и совместный брендинг с международными партнерами, консультационное участие, привлечение эталонных лабораторий, управление предприятиями, а также телемедицину, услуги консультирования по полисам и системам страхования, партнерства в управлении и возможности прямых инвестиций.
 Аккредитация JCI
Аккредитация JCI
Здравоохранительная группа Аджибадем имеет аккредитацию Joint Commission International (JCI), работает по стандартам, обеспечивающим максимальное качество обслуживания и безопасность пациентов.
JIC является независимой международной организацией, которая определяет стандарты качества и их оценку. Это одобренная и известная модель оценки на международном уровне. Организация предлагает объективные инструменты измерения качества с целью повышения качества обслуживания и безопасности пациентов, а также повышения эффективности медицинских услуг. Более 600 организаций здравоохранения в 51 странах мира имеют аккредитацию JCI. Здравоохранительная группа Аджибадем работает в соответствии со стандартами аккредитации JCI. Аккредитация и переаккредитация клиник были успешно завершены в 2013 года.
Стандарты JCI касаются безопасности пациентов, доступности медицинской помощи и ее совершенствования, прав пациентов, оценки ухода за пациентами, анестезии и хирургической помощи, использования лекарственных средств, обучения пациентов и их родственников в сфере стандартов, ориентированных на пациентов. В рамках организации стандартов оцениваются такие темы, как предупреждение инфекций и контроль за их распространением, управление, лидерство, безопасность объекта, обучениея работников и управление информацией.
Все блоки основной лаборатории и сопутствующих лабораторий имеют аккредитацию в соответствии с ISO 15189 с 2005 года DACH (Deutsche Akkreditierungsstelle Chemie) и с 2010 года Türk Akreditasyon Kurumu (Турецкий институт по аккредитации) (TURKAK). Поскольку TURKAK является участником многостороннего соглашения (Соглашение о взаимном признании – MRA) Международного Союза аккредитации лабораторий (ILAC), аккредитация лаборатории призанется во всех странах, которые являются членами ILAC.
Центры ядерной медицины в Европе были аккредитованы Европейским Советом ядерной медицины – EBNM Европейского Союза медицинских специалистов – UEMS. Отделения ядерной медицины клиник Аджибадем Кадыкей, Аджибадем Бакыркёй, Аджибадем Козьятагы, Аджибадем Бурса и Аджибадем Интернешнл имеют ISO 9001: 2008 Сертификат системы управления качеством как дополнение к этой аккредитации.
Здравоохранительная группа Аджибадем осуществляет свою деятельность в соответствии со стандартами качества больничных услуг, которые были разработаны с целью стандартизации медицинских услуг независимо от формы собственности, а также для создания платформы для обмена опытом между учреждениями и разработки национальной системы качества в области здравоохранения.
Рак — одно из серьезнейших современных заболеваний, которое для многих людей становится приговором. Однако при своевременном и качественно проведенном лечении это заболевание можно излечить. И для современных медиков это стало вполне стандартной практикой. Помимо этого, медицинское сопровождение во время неизлечимых ситуаций онкологии существенно продлевает срок жизни и понижает возможный дискомфорт во время течения болезни.
Больные раком нуждаются в особенном лечении, в ходе которого большую роль играет психологический фактор, опыт и, конечно же, профессионализм докторов данной области. Онкологические центры Acıbadem за долгие годы работы с раковыми больными накопили бесценный опыт в лечении и сопровождении тысяч случаев, среди которых огромное количество успешно преодоленных заболеваний.
Благодаря развитой инфраструктуре, передовым технологиям и многолетнему опыту докторов клиники Acıbadem предлагают своим пациентам весь спектр услуг для диагностики и лечения рака.
На сегодняшний день в сети клиник Acıbadem успешно работают и оказывают помощь тысячам больным пять онкологических центров: клиники Acıbadem Maslak (Маслак) и Acıbadem Kozyatağı (Козъятаги) в Стамбуле, клиника Acıbadem Bursa (г. Бурса), Acıbadem Adana (г. Адана) и Acıbadem Kayseri (г. Кайсери). Профилируясь на раковых заболеваниях, специалисты онкоцентров Acıbadem по лечению рака имеют возможность постоянно пополнять свой багаж знаний в данной области и активно использовать их в каждом новом случае болезни.



В мировой практике лечения онкологии наиболее эффективные решения в лечении рака получены при мультидисциплинарном подходе, поскольку онкология является областью, которая требует сотрудничества многих отраслей науки. Консультация докторов различных областей медицины является чрезвычайно важной в диагностике и лечении рака. При таком подходе специалисты различных областей медицины вместе принимают совместное решение о путях лечения и несут совместную ответственность.
В онкологических центрах Acıbadem группы различных медицинских специалистов вместе изучают каждый отдельный случай и совместными усилиями, используя все свои знания, выбирают адекватные способы борьбы с раком.
Стоит заметить, что в сети клиник Acıbadem многопрофильный подход представлен не только для диагностики и лечения всех видов рака, но и в программах сканирования ранней диагностики рака, программах выявление группы риска среди людей, которые являются здоровыми, в программах освещения тем о профилактике рака.
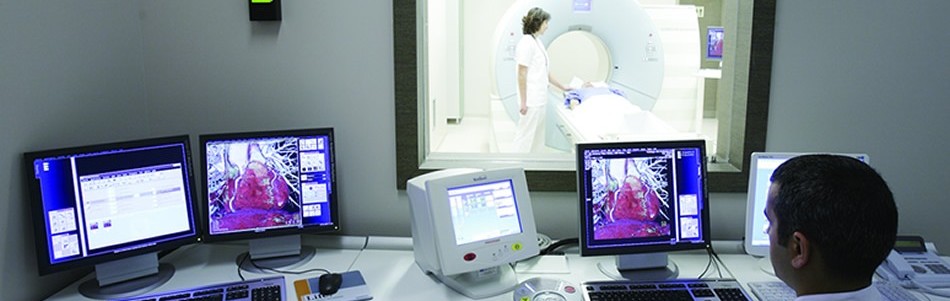
 В вопросах, связанных с раковыми образованиями и успешностью их лечения, самую важную роль играет точность диагностики и ее своевременность. Постановке диагноза и назначению грамотного лечения помогает радиологическое обследование.
В вопросах, связанных с раковыми образованиями и успешностью их лечения, самую важную роль играет точность диагностики и ее своевременность. Постановке диагноза и назначению грамотного лечения помогает радиологическое обследование.
После этой диагностической процедуры группа докторов, включая химиотерапевта, радиолога и хирурга, занимаются назначением нужных процедур и способов устранения заболевания. В каждом конкретном случае эти процедуры и способы будут индивидуальны.
Очень важно в этом деле согласовать знания и все данные из истории болезни, чтобы выбрать наиболее целесообразный и результативный подход в лечении. Разумеется, что наличие необходимого оборудования и большой опыт докторов только увеличивают шансы на выздоровление.
Среди современных диагностических технологий онкологии в клиниках Acıbadem используются ПЭТ КТ (PET CT), цифровая маммография с томосинтезом, интраоперационная МРТ 3 Tesla, мгновенная флеш КT (Flash CT).
Последние достижения в медицине позволяют проводить безболезненные и безопасные операции по устранению опухолей различных масштабов и классов.
На сегодняший день в Acibadem используются следующие технологии:
TrueBeam, Гамма нож (gamma knife perfection), Кибер нож (cyber knife), робот да Винчи (da Vinci), LIAС (интраоперационная лучевая терапия), Трилогия (Trilogy), Рапидарк (Rapidark).

Травмы, опухоли мозга и позвоночника входят в группу поражений, расположенных в анатомически сложных и деликатных областях. Лечение таких поражений представляет особую трудность для докторов и требует не только удаления проблемы как таковой, но и сохранение анатомии и функциональных составляющих нашего организма. Таким образом, хирургические навыки и передовые технологии являются залогом успешных результатов в лечении.
В клиниках Acıbadem регулярно выполняется сотни операций, связанных с всеми черепно-мозговыми патологиями, в том числе такими опухолями, как менингиомы, хордомы, шванномы, сосудистые мальформации (аневризмы), артериовенозные и кавернозные мальформации. Инновационные технологии, такие как интраоперационная МРТ 3 Тесла и Gamma Knife Perfection (Гамма-нож), мультидисциплинарный подход послужили признанию нейрохирургических отделений Acıbadem одними из ведущих центров мира, с членами и руководством в международных организациях.
Современные методики, передовые технологии и междисциплинарный подход, имеют первостепенное значение для проведения радиологического исследования, которая является неотъемлемой частью принятия решения о дальнейшем плане лечения нейрохирургических пациентов.
Лечение больных проводится в специализированных клинических отделениях: педиатрической (детской) нейрохирургии, сосудистой нейрохирургии, нейроонкологического отделения.
Взрослая нейрохирургия
Детская нейрохирургия
Спинальная хирургия

Расположенное в центре нашей грудной клетки, сердце является органом, который отражает наши чувства наиболее полно, когда мы счастливы, печальны, радостны или сердиты. Фактически, биение нашего сердца может изменяться в зависимости от того, как мы себя чувствуем.
Ваше сердце размером почти с Ваш кулак. Это маленький орган, который весит всего 280-300 граммов, и он бьется в середине Вашей груди. Тик-так, тик-так! 24 часа каждый день. Оно работает так ровно и всегда вовремя, отбивая как раз нужное количество раз. Не больше и не меньше! Если оно работает чуть больше или чуть меньше, чем нужно, оно может дать предупредительные сигналы. Эти сигналы могут появиться в течение какого-то периода времени или могут появиться внезапно. Именно тогда здоровье вашего сердца становится абсолютным приоритетом для вас.
Сердечно-сосудистые заболевания занимают первое место среди болезней, ведущих к смерти в 20-м столетии. 30 % смертельных случаев во всем мире вызываны сердечно-сосудистыми заболеваниями.
Высокие стандарты обслуживания предложены в 9 кардиологических центрах. Все кардиологические центры Acıbadem конкурентоспособны на мировом уровне, обеспечивая самое современное лечение сердца в Турции, по своей численности коек, количеству операционных, отделам интенсивной терапии и комфортабельным палатам больных.
Центры сердечно-сосудистых заболеваний обеспечивают здравоохранение с помощью элитной группы профессионалов, которые достигли академического успеха на национальном и международном уровне. С национально- и всемирно признанным преподавательским составом, с предоставлением студентам современных лабораторий, современного уровня образования, различных возможностей получения стипендий, богатой библиотекой и общественной деятельностью, университет Acıbadem использует опыт больниц группы «Acıbadem» по обучению и созданию высококвалифицированного персонала в области здравоохранения.
Успешные данные в области кардиологии и сердечно-сосудистой хирургии, собранные с 1999 г., утвердили накопление данных и опыт кардиологических центров Acıbadem в этой области.
44 врача – кардиолога и 28 кардиохирургов обеспечивают 24/7 обслуживания больных во всех девяти кардиоцентрах.
На основе критериев “Euroscore”, ожидаемая частота смертности для открытых операций на сердце составляет 3,8%, тогда как в Acıbadem она составляет 1,6%. На основе критериев “Euroscore”, ожидаемая смертность при шунтировании коронарных сосудов – 2,7 %, тогда как в Acıbadem – 1%.
Acıbadem обеспечивает медико-санитарную помощь во всех отраслях кардиологии и кардиохирургии:
Сердечно-сосудистая эмболия
Заболевания клапанов сердца
Аритмии
Заболевания аорты
Периферические эмболии
Варикоз
Кардиомиопатии
Врожденные заболевания сердца
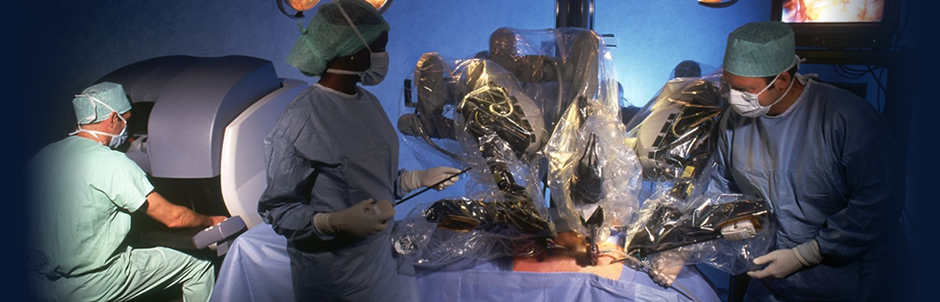
В Acıbadem особое значение придается технологическим средствам и современным приборам диагностики и лечения сердечно-сосудистых заболеваний. Что увеличивает показатели успеха во всей кардиологии и в сердечно-сосудистой хирургии. Подчеркивая, что ранний диагноз спасает жизни, Acıbadem привлекает внимание к значению раннего и точного диагноза. Именно поэтому приборы диагностики с передовой технологией чрезвычайно важны для центров Acıbadem по лечению сердечных заболеваний.
Среди приборов, используемых в диагностике: 2×64-срезовая компьютерная томография с 2 источниками излучения, которая может выполнять ангиопластику за 6 секунд, позитронная эмиссионная компьютерная томография, позволяющая подробно рассматривать сердце, и мгновенная компьютерная томография – самое быстрое устройство томографии с самым низким уровнем облучения в мире, которая может выполнить ангиопластику на сердце за 0,25 секунды.
Методы диагностики:
Методы лечения:
Существует большое разнообразие заболеваний сердца в педиатрии. Специалисты выделяют заболевания сердца, которые могут развиться до рождения, на 3 категории:
Врожденные заболевания сердца – это наиболее распространенные заболевания сердца, встречаемые у малышей. Болезни в этой категории включают в себя аномалии, которые появляются во время развития плода. Эти аномалии могут быть в виде дефектов в областях между предсердиями и желудочками, аномалий в венах, идущих к сердцу и выходящих из него, аномалий, которые вызывают стеноз или недостаточность клапанов сердца, аномалий в коронарных венах, развивающихся нарушений в предсердии или желудочке или нарушений в развитии сердца, которые содержат одну или более таких аномалий.
Ревматизм – это болезнь, которая вызывает проблемы в органах, где она развивается. Наиболее распространенная причина ревматизма – инфекции в горле. Вирусы, называемые “гемолитический стрептокок”, локализуются в горле и вызывают инфекцию в этой области. Тот же самый вирус может также локализоваться в сердце и вызвать деформацию, сужение или недостаточность клапанов сердца.
Нарушения проводимости ритма – это нарушения в электрической системе сердца, на что указывают аномальное замедление, приостановка или ускорение. Наблюдаемые главным образом у взрослых, эти нарушения могут также быть замечены у малышей с врожденными заболеваниями сердца, после операции на сердце или по какой-то неизвестной причине. Хотя у этого нарушения есть более низкая частота возникновения, по сравнению с более распространенными заболеваниями сердца, могут наблюдаться заболевания мышцы сердца или заболевания перегородки сердца, такие, как кардиомиопатия, миокардит и перикардит.
НЕ ЗАБЫВАЙТЕ!
Очень важным является время проведения операции. Задержка с операцией может снизить шанс или устранить возможность успешного проведения операции и ее преимуществ.
Даже самые крошечные сердца можно прооперировать, чтобы малыши расцветали в полном здоровье. Однако независимо от того, является ли операция крупной или мелкой, каждого ребенка нужно подготовить к этой процедуре.

Эпилепсия
Это заболевание, известное в народе, как падучая болезнь, проявляется возникновением и повторением судорожных припадков, не связанных с какими либо факторами. Внезапное повышение температуры у детей до пяти лет, приводящие к образованию судорог не относятся к проявлениям эпилепсии.
Каковы Виды припадков?
Существуют различные виды припадков. Самым известным видом являются генерализованные тонико–клонические приступы, сопровождающиеся судоргами и подергиванием всего тела. Кроме этого, в детском возрасте наблюдаются абсансы, длительностью от 5- ти до 10 секунд с кратковременным отключением сознания и комплексом парицальных приступов с продолжительностью в несколько минут сопровождающиеся бесцельными движениями, атоническими припадками с молниеносными подергиваниями.
Как проводится диагностика эпилепсии?
Эпилепсия – это неоднородная группа заболеваний, клиническая диагностика, которой определяется при получении истории болезни пациента, наблюдения приступа, проведение ЭЭГ (электроэнцефалограмма), МРТ (магнитно-резонансная томография) головного мозга, ПЭТ и диагностика при помощи ОФЕКТ, которые являются вспомогательными методами нейропсихологической оценки в диагностике эпилепсии.
Методы лечения эпилепсии
Медикаментозное лечение
После того, как поставлен диагноз эпилепсии – начинают медикаментозное лечение. Решение о выборе лекарственных средств принимается с учетом вида припадков, классификации эпилепсии, результатов ЭЭГ и МРТ.
Хирургическое вмешательство
Для пациентов с отсутствием реакции на медикаментозное лечение (рефрактерная эпилепсия) рассматривается возможность хирургического вмешательства. У таких пациентов обычно в результате МРТ головного мозга выявляются аномалии, и в могут быть использованы методы хирургического лечения, такие как фокальная резекция (удаление проблемного участка мозга), каллозотомия (рассечение связи между двумя полушариями мозга), гемисферэктомия (при повреждении одного полушария мозга, проводится рассечение связи с другим полушарием), стимуляция блуждающего нерва.
Центр детской неврологии Acıbadem (Аджибадем)
В центре детской неврологии Acıbadem проводится медикаментозное и хирургическое лечение. Опытные специалисты эпилептологии, невропатологии, нейрохирургии, нейрорадиологии, речевой терапии и физиотерапии работают в одной команде, что позволяет добиваться высоких результатов в диагностике и лечении детских неврологических заболеваний.
Формы детского церебрального паралича (ДЦП)
Церебральный паралич (ДЦП) проявляется различным образом в зависимости от усастка повреждения мозга.
ДЦП классифицируют следующим образом:
1. Спастическая форма
Спастичность – это проявление повышенного тонуса в мышцах рук и ног (напряжение мышц). По этой причине движения ограничены. В зависимости от участков поражения различают следующие формы спастичности:
2. Дискинетическая форма
Данная форма ДЦП характеризуется медленными и неконтролируемыми судорожными движениями рук или ног, как правило, является следствием перенесенной гемолитической болезни. Различают следующие формы:
Варианты лечения ДЦП
Физиотерапия
Медикаментозное лечение
Нейрохирургическое вмешательство
Хирургическое вмешательство в лечении спастичности применяется в случаях, если проводимая консервативная реабилитация не дает результата, усложняется повседневный уход за ребенком в связи с напряжением мышц, ребенок испытывает боль при напряжении мышц. Операции, проводимые в таких случаях следующие:
Ортопедические вмешательства
Хиругическое ортопедическое вмешательство проводят в случае, если у ребенка наблюдаются следующие симптомы: снижение в развитии мышечной ткани, деформация суставов.
Специальное обучение
Целью специального обучения для детей, больных ДЦП, является развитие предметно-манипулятивной деятельности, обучение использованию применяемых предметов и дополнительных приспособлений. Следующим этапом является развитие начальных форм социального поведения и самостоятельности, также планируется индивидуальная педагогическая программа для умственного развития.
Речевая терапия
Проводится оценка развития и особенностей речи пациента, определяется как и на каком уровне он может общаться. Для обеспечения большей независимости в повседневной жизни устанавливаются цели и формируется план терапии. Оценка функций жевания и глотания – дает возможность проведения необходимого лечения. С семьей ребенка проводятся занятия по выбору и использованию альтернативных вспомогательных систем общения и других терапевтических приспособлений.
Анализ походки
Анализ походки – это цифровая оценка походки, с целью определения признаков и интерпретации движений. Для выявления того, какая мышца или сустав являются причиной нарушения ходьбы, обычного осмотра бывает недостаточно. Наш мозг использует механизмы компенсации для исправления нарушения ходьбы и, таким образом, усложняет определение участка или мышц, где имеет место нарушение.
Для того, чтобы проводить цифровую интерпретацию нарушения, иметь возможность повторной оценки, сохранить результаты и сравнить результаты эффективности лечения, требуется специальная технология анализа походки. Анализ походки позволяет точно выявлять нарушения движений. Процедура анализа походки совершенно безболезненна и неутомительна.
Как проводится анализ походки?
Осмотр: Анализ походки начинается с полного осмотра доктором, оценки подвижности суставов, объема движений и измерение углов движения (углометрические измерения).
Параметрические измерения: Проводятся измерения роста, веса, длины ног, внутрисуставного пространства.
Трехмерная оценка движений: к телу прикрепляются маркеры, в процессе хождения на специальной платформе все передвижения фиксируются инфракрасными и цифровыми камерами и передаются на компьютер. На компьютере проводится оценка записей. Записи подробно графически оцениваются в 3-х мерной системе, после чего оформляются в виде отчета.
Динамическая ЭМГ: Используется для оценки активности мышц и времени их напряжения.
В анализе походки существует 3 различных вида анализа:
Причины для необходимости проведения анализа походки:
При каких заболеваниях применяется анализ походки?

Отделения ортопедии и травматологии в клиниках Аджибадем (Acibadem) обеспечивают высокое качество лечения многих врожденных и приобретенных заболеваний костно-мышечной системы всех возрастов. Хирурги-ортопеды специализируются по всем видам деформаций и нарушений суставов, костей и связок: ортопедическая реабилитация, спортивные травмы, артроскопия локтя и колена, микрохирургия, в том числе кисти и запястья; хирургия стопы и лодыжки, протезирование, онкологическая ортопедия (онкология костной ткани), трансплантация, нейроинженерия, детская ортопедия и травматология.
Некоторые из видов лечения:
Травмы и нарушения костно-мышечной системы
Вывихи суставов
Разрывы мышц и сухожилий
Все виды лечения переломов и вывихов политравматических пациентов
Артроскопия
Протезирование тазобедренного сустава и колена
Коррекция инфицированного или ослабленного протеза
Гонартроз и коксартроз
Периацетабулярная остеотомия и высокая остеотомия большеберцовой кости
Деформации костной системы
Операции по удлинению кости
Остеосинтез
Деформации и патологии голеностопного сустава и стопы (Hallux Valgus и т.п.)
Травмы и патологии рук и кисти
Хирургия верхних конечностей
Операции на кисти, запястьи и ладони
Микрохирургия
Реплантация (приживление временно отделенного сегмента
Свободная пересадка тканей
Экстренная помощь и реконструкция верхних конечностей после травм, артропластика и артроскопия мелких суставов рук
Реконструкция врожденной деформации рук
Опухоли костной системы
Детская ортопедия
Все виды врожденных и приобретенных патологий, таких как врожденный вывих бедра, косолапость, гемимелия
Ортопедические детские заболевания, такие как болезнь Пертеса, инфицирование костной ткани, исправление длины конечностей
Все виды травм и спортивных ушибов, переломы, разрывы сухожилий и связок
Нервно-мышечные проблемы, такие как церебральный паралич, миелодисплазия, родовой паралич, болезнь Шарко-Мари-Тута и т.д.
 В центре спортивной медицины предложены два основных направления для профессиональных спортсменов. Во-первых, это услуги для лечения травм, полученных во время игр или тренировок, а во-вторых, это профилактическая медицина.
В центре спортивной медицины предложены два основных направления для профессиональных спортсменов. Во-первых, это услуги для лечения травм, полученных во время игр или тренировок, а во-вторых, это профилактическая медицина.
На национальном и международном уровнях известные хирурги-ортопеды успешно проводят в артроскопические операции, хирургию рук и верхних конечностей, хирургию позвоночника, операции по протезированию. Опытные врачи, физиотерапевты и спортивные педагоги работают в контексте спортивной реабилитации.
В 2012 году по мнению FIFA клиника Acibadem Fulya был признана “лучшим” центром спортивной медицины.
Видеоролик о центре спортивной медицины Acibadem Fulya:

Отделение торакальной хирургии (хирургии грудной клетки) клиник Acibadem обеспечивает комплексный подход для взрослых и детей, используя при этом последние методы диагностики и лечения.
Отделение торакальной хирургии Acibadem обеспечивает широкий спектр хирургических услуг, а также диагностику и лечение сложных заболеваний , в том числе заболеваний легких и пищевода. Хирурги отделения используют междисциплинарный подход, сотрудничая со специалистами в области онкологии и радиологии.
Некоторые из операций, наиболее часто в клиниках Acibadem:
1. ЛЕГКИЕ: хирургические операции по резекции, восстановлению, реконструкции легких, биопсия ткани легких.
2. СТЕНКА ГРУДНОЙ КЛЕТКИ: хирургические операции на стенке грудной клетки, включающие резекцию, восстановление стенки грудной клетки по причине наличия новообразований, торакопластика, реконструктивные операции по исправлению воронкообразной деформации грудной клетки (“грудь сапожника”) и килевидной груди, других деформаций грудной клетки, а также лечение травматической нестабильности стенки грудной клетки.
3. ДЫХАТЕЛЬНЫЕ ПУТИ: хирургические операции, связанные с резекцией, реконструкцией, восстановлением трахеи и бронхов после новообразований, структур и травм. Хирургические вмешательства, необходимые для контроля дыхательных путей, в том числе трахеостомия, интубации трахеи и эндолюминальные процедуры.
4. ДИАФРАГМА: хирургические операции по резекции, реконструкции и восстановлению диафрагмы.
5. СРЕДОСТЕНИЕ: хирургические операции на средостении, в том числе биопсия и резекция опухоли, дренирование при инфекционных процессах, медиастинальная лимфодиссекция, медиастинотомия и медиастиноскопия.
6. ПЕРИКАРД: хирургические операции по резекции перикарда, реконструкции и дренирования перикарда.
7. ЭНДОСКОПИЯ: эндоскопические процедуры с использованием гибкого или жесткого эндоскопов, применение технических средств для диагностики заболеваний трахеобронхиального дерева и пищевода.
8. ЛИМФАТИЧЕСКИЕ УЗЛЫ: хирургические операции для проведения биопсии шейных, средостенных и подмышечных лимфатических узлов.
9. ГИПЕРГИДРОЗ: хирургические операции на грудных симпатических нервах.
10. КОМПРЕССИОННЫЙ СИНДРОМ ВЕРХНЕЙ АПЕРТУРЫ ГРУДНОЙ КЛЕТКИ: хирургические операции по исправлению аномалий грудной клетки.
11. ПЛЕВРА: хирургия плевральной мезотелиомы, заболеваний плевральной полости, включая плевральную пункцию, дренирование плевральной полости при помощи трубки, шунтирование выпота в плевральной полости, лечение пневмоторакса, плевроэктомии, декортикация легких, дренаж и резекция при эмпиеме плевры.
12. ЭМФИЗЕМА: хирургические операции функциональной коррекции и осложнений при эмфиземе.
13. ТРАВМА: хирургия травматических повреждений груди или органов грудной клетки, а также их осложнений.
Хирургические методы, применяемые в отделении торакальной хирургии Acibadem
Лечение рака легких может быть вполне успешным на ранних стадиях этого заболевания. Наиболее подходящее лечение рака легких определяется консилиумом докторов, включающим в себя таких специалистов как химиотерапевт, онколог-радиолог, пульмонолог, торакальный хируруг, патоморфолог и специалист ядерной медицины. Если по результатам обследования показано оперативное вмешательство, тогда хирургическая операция осуществляется квалифицированными торакальными хирургами. В отделении торакальной хирургии Acıbadem малоинвазивная хирургия (видеоторакоскопическая операция – VATS) применяется для лечения рака легких на ранних стадиях.
Видеоторакоскопическая операция (VATS) – это малоинвазивная хирургическая техника (хирургия малых разрезов), применяемая в лечения рака легких на ранних стадиях, с использованием микроинструментов посредством трех маленьких разрезов длиной в 2-3 см. В один из разрезов вводится миниатюрная видеокамера, что позволяет торакальному хирургу видеть грудную полость. Извлечение узлов из легких и долей легких производится с использованием мешочка для удаляемой ткани без вскрытия грудной клетки.
Преимущества малоинвазивной хирургии:
Менее выраженный послеоперационный болевой синдром
Минимальное количество рубцов небольшого размера
Быстрый восстановительный период

Первый центр трансплантации почки Acıbadem был открыт в октябре 2010 года, на базе клиники Acıbadem International, Стамбул. На данный момент трансплантация почки проводится и в клинике Acıbadem Bursa. Оба центра представляют собой модель взаимодействия инновационного оборудования, современных компьютерных технологий, отделения интенсивной терапии и международно признанных специалистов, на счету которых более 2000 операций по пересадке почек, 250 операций по пересадке печени.
Преимущества трансплантации почки в Acıbadem
1. Современные технологии и качество обслуживания
Операционные блоки и палаты интенсивной терапии оснащены современными технологиями. Применение лапораскопических методов сводит к минимуму необходимость пребывания донора в палате интенсивной терапии. Однако в некоторых случаях наличие полностью оснащенных палат иненсивной терапии имеет определяющее значение для рецепиента.
Программа защиты донора (детальный послеоперационный контроль донора) – одна из уникальных методик, используемых в Центрах трансплантации Acıbadem.
Трансплантация (пересадка) органов является средством спасения жизни и восстановления здоровья граждан и должна осуществляться на основе соблюдения законодательства Турецкой Республики и прав человека в соответствии с гуманными принципами, провозглашенными международным сообществом. Центры трансплантологии Acıbadem также придерживаются принципов соблюдения указанных правил. Как предписывается решениями международных форумов, организованных TTS в Амстердаме и Ванкувере, оказание медицинской поддержки живым донорам в период трансплантации является не менее важным, чем лечение реципиентов. Благоприятный исход у реципиента не оправдывает вред, нанесенный живому донору, и трансплантация от живого донора расценивается как успешная, только если и реципиент, и донор, в равной степени здоровы после выполненных операций.
2. Инфраструктура международных стандартов
Оснащение и взаимодействие между собой операционных блоков, лабораторий и отделений интенсивной терапии являются одними из важнейших факторов, определяющих качество трансплатологии. Полное оснащение современным оборудованием и соответствие международно признанным стандартом – все это позволяет центру Acıbadem оказывать всевозможные медицинские услуги и пациентам, и донорам.
Международно признанные специалисты проводят операции по забору и пересадки почки одновременно у донора и реципиента. Например, с помощью простого 5-ти см разреза в паху донору лапароскопическим методом производят уретеронефрэктомию, после чего полученную почку сразу же трансплантируют реципиенту. Практика передовых медицинских технологий позволяет выписывать из клиники донора через 24 часа после операции, рецепиента – через 7 дней.
Высококвалифицированные специалисты во главе с хирургом профессором доктором Ибрагим Бербером провели около 2000 операций по пересадке органов.
3. Лапароскопическая техника
Используемая в хирургии лапароскопическая техника позволяет минимально сократить сроки госпитализации для доноров и реципиентов. Кроме того, в то время как полостные операции требуют 15-20 см разрезов, лапароскопия ограничивается разрезами по 5-см. Проведение хирургических операций стало возможным с использованием фотокамеры, уставаливаемой в брюшную полость, что обеспечивает высокий визуальный контроль. Малые разрезы предполагают меньшую боль после операции, снижают хирургические риски. Отсутствие крупных хирургических рубцов уменьшает косметические проблемы и снижает риски возникновения грыжи, онемения, хирургических инфекций и легочной эмболии. Донор может начать употребление жидкости уже вечером того же дня после операции, прием пищи на следующий день.
Болезни, которые могут привести к необходимости трансплантации почки
ДИАБЕТ: при сахарном диабете нефропатия развивается вследствии повреждения почечных сосудов. С годами при сахарном диабете вероятность развития нефропатии возрастает. Диабетическая нефропатия в настоящее время является одной из частых причин, приводящих к почечной недостаточности. Основная задача доктора и пациента заключается в своевременной диагностике диабетической нефропатии и проведении правильного лечения.
ГИПЕРТОНИЯ: артериальная гипертония обусловлена первичными заболеваниями почечных артерий. При нарушении функции почек, вызванных артериальной гипертонией, отмечается повышение в крови уровня креатинина и азота мочевины, снижение уровня общего белка и повышение уровня белка в моче. В данном случае профилактика заключается в своевременной и постоянном контроле гипертонии, приеме лекарств и соблюдении соответствующей диеты.
УРОЛИТИАЗ: или мочекаменная болезнь характеризуется образованием камней в почках и других органах мочевой системы. Развитию уролитиаза способствуют жаркий климат, жесткая вода с большим содержанием солей, особенности питания (однообразная, острая, кислая пища). Травмы и заболевания костей, хронические заболевания желудка и кишечника, обезвоживание организма, болезни почек и органов мочеполовой системы также могут быть причиной возникновения мочекаменной болезни.
ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ: являются наиболее распространенными заболеваниями почек. Попавшая в уретру инфекция, попадает по каналам мочевыводящей системы в мочевой пузырь, где происходит активное размножение бактерий или грибков, что влечет за собой возникновение воспалительного процесса слизистой и стенки мочевого пузыря. Такое состояние носит название цистита. Если своевременно не предотвратить дальнейшее распространение инфекционного процесса, то он по мочеточнику может попасть в лоханочную систему почек и вызвать ее воспаление.
ПОЛИКИСТОЗ ПОЧЕК: встречается достаточно часто, имеет наследственную природу и является тяжелым заболеванием. Нормальная ткань почки покрывается множественными кистами различного размера. Кисты возникают, если нарушается образование почечных канальцев. Некоторые из канальцв заканчиваются слепо, заполняются мочой и расширяются, образуя пузыри – кисты. Такие нарушения могут привести к почечной недостаточности, ускоряя необходимость диализа и трансплантации.
НАСЛЕДСТВЕННАЯ СРЕДИЗЕМНОМОРСКАЯ ЛИХОРАДКА: широко распространена в среднеземноморском регионе. Проявляется короткими эпизодами лихорадки, возникающими через разные промежутки времени. Приступы выражаются периодическими болями в животе, грудной клетке, суставах или даже в коже. Важными диагностическими критериями являются отсутствие другой болезни, способной реально объяснить симптомы, и наследственная патология. Примерно у 40% таких больных страдают почки.
Что нужно знать о трансплантации почки?
Пациентам рекомендуется пройти обследование у нефролога и сдать нижеприведенные анализы для диагностики хронической почечной недостаточности. Если пациенту не был поставлен диагноз хронической почечной недостаточности в его стране, центр трансплантации почки Acıbadem предлагает весь спектр необходимых предварительных анализов, включая обследование у нефролога, для оценки необходимости и возможности транплантации почки.
Предварительная диагностика:
Полный анализ мочи
Альбумин
Кальций
Креатинин
Клиренс креатинина
Фосфор, неорганический
Калий
Белок мочи (24-часа)
Натрий
Аспартатаминотрансфераза (АСТ)
Аланинаминотрансфераза (АЛТ)
Азот мочевины (BUN)
Гемограмма крови
Паратгормон (PTH), интактный
УЗИ мочеполовой системы
Требования к донору и рецепиенту:
1. Группы крови реципиента и донора должны быть совместимы согласно нижеприведенной таблицы:
Реципиент Донор
A A или 0
B B или 0
AB A, B, AB, 0 (все группы крови)
0 0 (только одна группа крови)
Резус-фактор значения не имеет.
Пациенты, не имеющие совместимого родственного донора, могут обратиться к списку перекрестной трансплантации.
2. Кандидат в доноры почки должен быть родственником пациента или его/её супругой/супругом до четвертой степени. Соответственно:
Родственники первой степени: Мать, отец, ребенок Родственники второй степени: Сестра, брат, бабушка, дедушка, внук Родственники третьей степени: Дядя, тетя со стороны отца/матери, племянник (дети брата или сестры) Родственники четвертой степени: Дети родственников третьей степени.
Родственники супруга оцениваются таким же образом.
Согласно законодательства Турецкой Республики, донор и реципиент обязаны предоставить официальную документацию, подтверждающую родство:
-Нотариально заверенная ксерокопия свидетельства о рождении (для реципиента и для донора)
-Выписка из актов гражданского состояния, подтверждающая, что донор и реципиент являются родственниками
-Если донор состоит в браке, нотариально заверенное разрешение его супруги/её супруга (письменное согласие) на донорство
Оригиналы указанных документов должны быть переведены на турецкий язык официально признанным переводчиком; легализированы апостилем или же легализированы и заверены в посольстве Турции.
3. Кандидат в доноры почки должен быть психически здоров и старше 18 лет.
4. Если кандидат в доноры имеет проблемы со здоровьем или избыточный вес, ему/ей следует связаться с нами по телефону до приезда в центр.

Центр трансплантации печени Acibadem – это в первую очередь наличие квалифицированных трансплантологической и реанимационно-анестезиологической группы докторов, а также современного диагностического оборудования и развитой системы клинической лаборатории.
Печень считается самым сложным и метаболически активным органом человеческого организма. Печень имеет свойство регенерировать, и способна восстановиться даже тогда, когда утрачено до 70% от общей массы. Здоровая печень обладает достаточно большой емкостью, она способна достаточно функционировать для организма даже при %70 удалении.
Под трансплантацией печени подразумевается размещение донорского органа в позицию удаленной печени больного. По трудоемкости, технической сложности и травматичности хирургическое лечение печени справедливо считается наиболее сложным хирургическим вмешательством на органах брюшной полости и требует специальных условий и навыков.
Центр трансплантации органов клиники Acibadem Bursa
Руководителем центра трансплантации печени Acibadem Bursa является профессор доктор Ремзи Эмироглу, который является одним из пионеров в области трансплантации почек и печени. Начиная с 1998 года профессор Ремзи Эмироглу произвёл более 200 операций по трансплантации почек и более 200 операций по трансплантации печени.
Профессор Ремзи Эмироглу и его команда обладает обладают опытом вспомогальной (без удаления всей печени) и стандартной пересадки печени. Кроме того, доктора центра имеют достаточный хирургический опыт всех видов шунтирования и операций Sugiura, применяемых для пациентов, страдающих кровотечением по причине цирроза печени. Профессор Ремзи Эмироглу один из первых в Бурсе провёл операции по трансплантации трупных органов взрослому и ребёнку, написал более 100 статей по теме трансплантации органов, 85 из которых опубликованы зарубежом.
Наиболее распространённой моделью трансплантации печени является ортотопический метод, так как он создаёт для трансплантата нормальные анатомические условия, обеспечивает возможность восстановления оттока желчи в кишечник.
В Центре трансплантации органов клиники Acibadem Bursa проводятся операции по трансплантации печени путём пересадки от донора рецепиенту. Во время операции применяется метод ортотопической трансплантации, называемым в мировой практике “золотым стандартом”.
При использовании ортотопической трансплантации печени производят резекцию ретропеченочного отдела нижней полой вены реципиента, требующей использования временного вено-венозного шунтирования. Для успешной реализации данной операции необходимо наличие высококвалифицированной команды специалистов и высокотехнологического оборудования. Как правило, печень реципиента удаляется полностью, за исключением пациентов с некоторыми заболеваниями обмена веществ.
Иностранный пациент может получить донорский орган (долю печени от живого донора) только от родственного донора. Донор должен иметь совместимость по группе крови и тканевую совместимость с реципиентом. После операции трансплантации печень восстанавливается (регенерируется) в течение нескольких месяцев до исходных размеров. После операции пересадки печени донор выписывается из клиники на 6-7 день, а реципиент выписывается через 15-20 дней.
В каких случаях необходима трансплантация печени?
Показаниями к пересадке печени служат заболевания печени, неизлечимые консервативным путём, такие как врождённые пороки развития желчных путей, рак печени и желчных протоков, запущенные формы цирроза печени, алкогольный гепатит и жировой гепатоз, гепатиты, продолжительные спастические холангиты и камни в желчных путях, некоторые метаболические заболевания и врождённые ферментопатии. В течение длительного периода времени многие заболевания печени не проявляют видимых внешних признаков, пациент может себя чувствовать нормально. Однако уже при первых проявлениях симптомов могут возникать печеночная недостаточность, зуд, асцит и скопление жидкости в лёгких, тяжёлая желтуха, кроветечение и анемия.
Острая печеночная недостаточность – это стремительно прогрессирующее заболевание, при котором в течение нескольких дней печень полностью перестает работать. Как правило, полностью здоровый человек в считанные дни превращается в тяжелого больного с тошнотой, рвотой и иногда лихорадкой. В течение нескольки дней или часов может развится печеночная кома и печеночная недостаточность. В большинстве случае, методы заместительной терапии печени или печеночный диализ могут стабилизировать пациентов только на несколько часов. В таких случаях необходима экстренная трансплантация печени для спасения жизни пациента.
Что нужно знать о трансплантации печени
1. Перед проведением трасплантации печени, реципиент и донор проходят различную диагностику. В случае, если трансплантация происходит от живого донора, половина печени донора отдается реципиенту. После трансплантации, донор может быть выписан из клиники в через 6-7 дней. Реципиент, как правило, выписывается через 15-20 дней после операции.
2. В случае, если пациенту ставится диагноз заболевания печени на терминальной стадии, пациента оценивают для возможности пересадки печени. Эта оценка проводится в клинике в течение 2-3 дней. В результате, определяются метод операции и иммуносупрессивные факторы риска. Данные физического обследования реципиента, вместе с психическим статусом, записываются в файл пациента.
3. Заболевания, на наличие которых реципиент должен быть рассмотрен до трансплантации: ишемическая болезнь сердца, хронические заболевания и злокачественные новообразования.
4. Реципиенты и доноры должны иметь сходный вес/рост, чтобы печень максимально соответствовала массе тела рецепиента.
5. При выборе донора очень важно предотвратить заражения рецепиента любым заболеванием. Донор должен быть полностью здоров, поскольку реципиенты находятся в зоне риска заражения гепатитами В, С, ВИЧ и образованием злокачественных новообразований. Донор должен пройти тщательный скрининг, все серологические тесты должны быть выполнены.
6. Донору проводятся анализы функций печени и почек, рентген грудной клетки и ЭКГ, анализы крови и тесты против возможных заболеваний. Донор оценивается специалистами кардиологии, пульмонологии, психиатрии и гинекологии (для женщин).
7. Донору проводится компьютерная томография с целью определения обьема печени.
Необходимые условия для донора печени:
Возраст от 18 до 60,
Согласие донора на донорство,
Донор должен быть родственником реципиента до 4 степени,
Группа крови донора должна быть совместима с группой крови реципиента,
Донор не должен иметь проблем со структурой и функцией печени, и с общим состоянием здоровья,
Анатомия печени донора должна быть соответствующей для печени рецепиента.
1. Совместимость групп крови реципиента и донора определяется согласно нижеприведенной таблицы:
Реципиент Донор
A A или 0
B B или 0
AB A, B, AB, 0 (все группы крови)
0 0 (только одна группа крови)
Резус-фактор значения не имеет.
2. Кандидат в доноры печени должен быть родственником пациента или его/её супругой/супругом до четвертой степени. Соответственно:
Родственники первой степени: Мать, отец, ребенок Родственники второй степени: Сестра, брат, бабушка, дедушка, внук Родственники третьей степени: Дядя, тетя со стороны отца/матери, племянник (дети брата или сестры) Родственники четвертой степени: Дети родственников третьей степени.
Родственники супруга оцениваются таким же образом.
Согласно законодательства Турецкой Республики, донор и реципиент обязаны предоставить официальную документацию, подтверждающую родство:
-Нотариально заверенная ксерокопия свидетельства о рождении (для реципиента и для донора)
-Выписка из актов гражданского состояния, подтверждающая, что донор и реципиент являются родственниками
-Если донор состоит в браке, нотариально заверенное разрешение его супруги/её супруга (письменное согласие) на донорство
Оригиналы указанных документов должны быть переведены на турецкий язык официально признанным переводчиком; легализированы апостилем или же легализированы и заверены в посольстве Турции.
 Трансплантацией костного мозга называет пересадку стволовых клеток, которые впоследствие вырабатывают новые здоровые клетки крови. Пересадка костного мозга используется при лечении некоторых заболеваний крови и типов рака. Эти заболевания могут проявить себя на любом этапе жизни, и входят в группу заболеваний с высоким риском летального исхода.
Трансплантацией костного мозга называет пересадку стволовых клеток, которые впоследствие вырабатывают новые здоровые клетки крови. Пересадка костного мозга используется при лечении некоторых заболеваний крови и типов рака. Эти заболевания могут проявить себя на любом этапе жизни, и входят в группу заболеваний с высоким риском летального исхода.
В здравоохранительной группе Acıbadem в отношении трансплантации костного мозга работает два отдельных центра, в которых предлагаются специальные услуги для взрослых пациентов и детей:
Клиника Acıbadem Kozyatağı – центр трансплантации костного мозга для взрослых
Клиника Acıbadem Adana – центр трансплантации костного мозга для детей
Инфраструктура и оборудование обоих центров соответствует мировым стандартам учреждений по трансплантации костного мозга. Все услуги в центрах также приведены к международным стандартам и стерильным условиям.
Что такое “стволовые клетки”?
Стволовые клетки – это недифференцированные клетки, которые генерируют все ткани и органы в организме. Стволовые клетки обладают способностью деления, превращения в органы и ткани.
Кровь – жидкая ткань тела, которая производится в костном мозге. Гемопоэтические стволовые клетки (“будущие клетки крови”) производятся в костном мозге, после чего попадают в кровь, где они достигают необходимой зрелости. Их число постоянно, однако при необходимости они могут воспроизводиться самостоятельно или производить новые и зрелые клетки крови.
При каких заболеваниях проводят трансплантацию стволовых клеток
ЗАБОЛЕВАНИЯ КРОВИ:
Наиболее распространенным заболеванием крови являются лейкозы. Нижеприведенные формы лейкоза, как правило, не отвечают на консервативное лечение и единственным путем является пересадка стволовых клеток.
* ALL (острый лимфобластный лейкоз)
* AML (острый миелобластный лейкоз)
* CML (хронический миелобластный лейкоз)
АПЛАСТИЧЕСКАЯ АНЕМИЯ: в данном случае костный мозг не может производить любые клетки крови, и трансплантация костного мозга являетсяединственным методом лечения. Это заболевание может быть врожденным или приобретенным, некоторые вирусы, химические вещества, и препараты могут привести к апластической анемии.
СРЕДИЗЕМНОМОРСКАЯ АНЕМИЯ: также известная как талассемия (thalessemia), характеризуется врожденной аномалией эритроцитов.
РАК: после заболеваний крови, рак является частной причиной необходимости трансплантации костного мозга. Особенно в случае неходжинской лимфомы (Non-Hodgkin’s lymphoma) трансплантация костного мозга является единственной альтернативой. Если еще один узел лимфы поражен раком при лимфоме Ходжкина (Hodgkin’s lymphoma), опять же применяют в качестве лечения трансплантацию стволовых клеток.
Как происходит трансплантация стволовых клеток
Процесс трансплантации стволовых клеток можно разделить на три основных этапа.
1. На первом этапе с целью необратимого уничтожения костного мозга пациента проводят подавляющий курс химио- и радиотерапии.
Донор проходит полную диагностику о состоянии здоровья. Донору специальной иглой делают прокол кв верхней части тазовой кости, после чего происходит непосредственный забор кровяных клеток костного мозга, после чего полученный материал направляется в лабораторию для очистки и выделения самих стволовых клеток. Производится подсчет процента живых клеток, рассчитывается является ли количество полученных клеток достаточным для трансплантации.
Существует заблуждение, что при трансплантации стволовых клеток здоровью донора наносится вред. Однако, в действительности процедура забора костного мозга не наносит отрицательного воздействия, тем не менее люди младше 2 лет и старше 60 не принимаются в качестве доноров стволовых клеток.
2. Второй этап – непосредственно сам процесс трансплантации стволовых клеток путем внутривенного введения.
3. Этап “ведения” пациента после трансплантации. Этот этап самый сложный, поскольку иммунная система пациента начинает атаковать клетки, принимая их за чужеродные, такая реакция требует очень внимательного и профессионального подхода докторов. В целях снижения риска инфекций после трансплантации пациента помещают в специальное стерильное помещение. В данном помещении существует специальная система очистки воздуха, а также разрешается посещение только в специальных костюмах. Как правило, пациент после пересадки проводит в клинике от 4 до 8 недель.
Методы трансплантации стволовых клеток
*Аллогенная трансплантация – когда донором стволовых клеток является другой человек, лучше всего родственник первой степени.
* Аутогенная трансплантация – когда проводят пересадку собственных стволовых клеток, прошедших специальную обработку.
* Сингенная трансплантация – когда донором стволовых клеток является один из монозиготных близнецов.
Планцента и стволовые клетки
Начиная с 1989 года растет частота использования стволовых клеток, полученных из пуповинной крови. Планцента также является богатым источником стволовых клеток. Сразу после рождения ребенка обученный персонал собирает уповинную кровь и планценту в специальный контейнер. В лабораторных условиях из собранного материала выделяются стволовые клетки. При достаточном количестве “качественных” клеток и одобрении семьи ребенка стволовые клетки передаются на хранение.
Метод трансплантации будущего
Метод гаплоидентичной (α – β T-клеточной) трансплантации стволовых клеток – это особый метод трансплантации, выполненняемый лишь в нескольких центрах по всему миру. В основе метода лежит изолирование α – β Т-клеток (так называемых естественных киллеров), а стволовые клетки крови приводятся в мега дозы.
Такая трансплантация способна полностью решить проблему поиска донора, и без преувеличения этот метод – метод трансплантации будущего.
Преимущества этого метода:
* Заметное снижение летальных реакций
* Эффективность в борьбе с раком
* Короткий период госпитализации
* Не требуется необходимость полной совместимости, неполностью совместимые родственники могут быть донорами
Профилактика гинекологических заболеваний, своевременная диагностика и своевременное лечение – очень важны для каждой женщины. Благодаря эффективным методам диагностики и опытным докторам в клиниках Аджибадем успешно справляются даже с самыми сложными гинекологических заболеваниями:
Все операции проводятся эндоскопическими или малоинвазивными (лапаро- или роботическими) методами.
Онкологическая гинекология
Статистика показывает, что рак матки прочно занимает одно из первых мест среди онкологических заболеваний у женщин. Всему виной увеличившееся число факторов риска, провоцирующих возникновение злокачественных опухолей матки, шейки матки, яичников, вульвы и влагалища.
В борьбе с раком определяющую роль играет ранняя и точная диагностика.
Используемые методы диагностики:
Органосохраняющие методы лечения:
Криоконсервация яичников – сохранение тканей яичников путем криоконсервации, что позволяет женщинам сохранить детородную функцию после прохождения курса лечения рака.
Репродуктивные технологии и ЭКО
Считается, что каждая одна из семи супружеских пар сталкивается с проблемой бесплодия. Проблема бесплодия оказывает глубокое психологическое и социальное влияние на каждого из супругов.
Современные методики вспомогательных репродуктивных технологий помогают многим парам обрести счастье стать родителями.
Роды
Роды в Аджибадем – это средиземноморский антураж, палата на уровне пятизвездочного отеля, вышколенный персонал клиники.
Многолетний опыт докторов позволяет принимать даже самые тяжёлые роды, сопровождающиеся значительными рисками. Благодаря отлаженной программе мер по сохранению жизни матери и новорожденного, в абсолютном большинстве случаев удаётся избежать трагических последствий патологических родов.
Интимная пластика
Сейчас большинство женщин хотят быть не только успешными в работе, карьере, но и красивыми в сексуальном плане. Ведь это естественное физиологическое состояние, данное им от природы. Главная цель интимной пластики – это нормальное физиологическое здоровье женщины, гармонизация сексуальных отношений, восстановление тонуса мышц и увеличение сексуального удовольствия.
У большинства женщин после 40 лет, а у некоторых и в более раннем возрасте, происходит опущение стенок влагалища, перерастяжение мышц тазового дна или разрыва мышц после тяжелых физических нагрузок или родов. Это приводит вначале к сексуальной неудовлетворенности, к опущению матки и серьёзным проблемам мочевого пузыря и кишечника. Сомнения в своей привлекательности приводят к тому, что женщина начинает стесняться собственного тела. И как следствие в ее личной жизни могут начаться серьезные проблемы.
В клиниках Аджибадем проводятся операции любого уровня сложности:
Маммология
Рак молочной железы занимает первое место среди онкологических заболеваний у женщин. Степень риска возрастает по мере увеличения возраста. Своевременное обследование поможет сохранить грудь здоровой и красивой.
Отделение маммологии Аджибадем в тесном сотрудничестве с отделениями радиологии, медицинской онкологии, пластической хирургии и ядерной медицины, предлагает мультидисциплинарный подход в лечении заболеваний молочной железы.
Используемые методы диагностики и лечения:

Согласно мировой статистике, одна из каждых семи супружеских пар страдает проблемой бесплодия. Бесплодие оказывает глубокое психологическое и социальное влияние на мужчину и женщину. Сегодня лечение способно помочь Вам воплотить свою мечту о рождении ребенка.
Девять центров репродуктивной медицины и бесплодия Acıbadem предлагают комплексный подход, основывающийся на фактических данных по диагностике и лечению бесплодия. Отзывчивая команда специалистов готова вместе с Вами пройти этот путь!
Для разработки оптимального метода лечения каждой паре предлагается обширное тестирование с целью выявления репродуктивных проблем. Один из таких методов лечения– это экстракорпоральное оплодотворение (ЭКО). Многолетний опыт специалистов Acibadem и использование передовых технологий являются основными показателями большого успеха в ЭКО. Многие протоколы ЭКО проводятся вместе с предварительным генетическим тестированием. Ранняя диагностика эмбрионов на первоначальном этапе предотвращает многие генетические заболевания. Главная цель состоит в том, чтобы предотвратить передачу эмбриону генетических аномалий, которые вызывают серьезные наследственные болезни у детей, носителем которых является один (или оба) родителя. Генетическая диагностическая лаборатория Acibadem является образцовым центром в Турции, снабженным самыми высокими технологиями.
Центры репродуктивной медицины и бесплодия Acıbadem являются и национальным учебным центром. Благодаря стремлению к превосходству и образованию многие ведущие репрудоктологи Acıbadem в свое время обучались и проводили научные исследования в мировых известных центрах Великобритании и Германии. Наши специалисты говорят на многих языках, включая английский, русский, немецкий и арабский языки.
Центры репродуктивной медицины и бесплодия Acıbadem предлагают:
Клинические услуги:
Лабораторные Услуги:

Глухота не приговор.
Команда врачей по пересадке кохлеарного импланта
Специалисты центра кохлеарных пересадок состоят из хирурга невроотолога и двух специалистов аудиологов, имеющие большой опыт в лечении и диагностики патологий уха.
Кохлеарная имплантация – это комплексный метод реабилитации. Благодоря современным технологиям и методам диагностики, превоначально проводят предварительное обследование пациента, затем хирургическая операция и после постоперационная реабилитация.
Операция по кохлеарной имплантации обычно проводится в амбулаторных условиях под общей анестезией. Производят небольшой разрез за ушной раковиной. Далее хирург сверлит сосцевидный отросток для того, чтобы получить доступ к внутреннему уху для введения матрицы электродов в улитку.
Операцию можно делать детям с 12 месяцячного возраста и старше, которые не пользуются слуховыми аппаратами.
Кохлеарный имплант— это сложное электронное медицинское устройство, которое воспринимает электромагнитные сигналы от речевого процессора, преобразует их в электрические и посредством стимуляции слухового нерва в улитке внутреннего уха позволяет структурам головного мозга распознавать звуки. Кохлеарный имплантат — уникальный медицинский прибор, позволяющий вернуть слух некоторым пациентам с выраженными или тяжелыми проявлениями сенсоневральной глухоты (тугоухости).
Кандидатами для персадки кохлеарного имплата являются те люди, для которых слуховые аппараты не эффективны. В мире насчитывается более 400 000 детей и взрослых, которые благодоря импланту получили шанс к возвращению к активному образу жизни.
По принципу своей работы кохлеарный имплантат не усиливает звук, как другие слуховые аппараты – его действие связано с прямой стимуляцией чувствительных окончаний слуховых нервов, которые находятся в улитке – части внутреннего уха, отвечающей за восприятие звука. Т.е. имплант воспринимает звуки окружающей среды и преобразовывает их в электрические сигналы, которые передаются по слуховому нерву. Слуховой нерв собирает эти слабые электрические сигналы и передает их в мозг. И, наконец, головной мозг распознает эти сигналы как звуки.
Кохлеарный имплант состоит из двух основных компонентов, внутреннего и внешнего.
Внутренний, невидимый элемент в свою очередь состоит из «приемника», располагающегося под кожей позади уха и электрода, который имплантируется с помощью хирургической операции непосредственно в область внутреннего уха, где находятся поврежденные «волосковые» клетки.
Внешний компонент – это миникомпьютер или речевой процессор. Этот процессор улавливает звуки окружающей среды и преобразует их в электрические импульсы и посылает внутреннему компоненту, который в свою очередь через имплантированный электрод передает импульсы на слуховой нерв.
Сигналы по слуховому нерву передаются в головной мозг, где они воспринимаются как звуки. Полный процесс, от поступления звука до его обработки в головном мозгу, происходит настолько быстро, что пользователь слышит звук сразу, как он только появляется.

Косметическая (эстетическая) и пластическая хирургия требует взвешенных и профессиональных решений. Специалисты центров пластической хирургии Acibadem (Аджибадем) готовы помочь в разработке эффективной и индивидуальной программы процедур и операций, максимально гармонично совместимых с пожеланиями пациентов. Современная инфраструктура, использование научно-обоснованных методик и мастерство хирургов позволяет центрам пластической хирургии Acibadem добиваться самых высоких результатов, обеспечивая при этом комфорт и безопасность.
В отделениях неотложной помощи Acıbadem в круглосуточном режиме оказывается помощь при порезах, ожогах, переломах, смещении суставов подбородка, травмах сухожилий и прочее.
Некоторые виды пластических операций:
Увеличение, уменьшение груди
Подтяжка груди (мастопексия)
Хирургия носа (ринопластика)
Пластика век (блефаропластика)
Эндоскопическая подтяжка бровей
Коррекция ушей (отопластика)
Подтяжка лица
Коррекция контуров тела
Абдоминопластика
Липосакция
Склеропластика
Плазмолифтинг (PRP-терапия)
Лазерная эпиляция
Удаление шрамов, татуировок и другие.
Некоторые виды реконструктивных операций:
Реконструкция молочной железы после мастэктомии
Заячья губа и хирургия неба
Пластическая реконструкция переломов, мягкой ткани, сухожилий
Реконструкция трещин, повреждений мягких тканей, сухожилий и нервных окончаний
Пластика шрамов
Пересадка тканей
Реконструкция врожденных дефектов и уродств
Реконструкция внешних гениталий

Минимизируйте риск заболеваний с помощью персональных программ медицинского контроля Check-up в клиниках Аcıbadem
В чем заключается check-up?
Check-up (полное медицинское обследование и диагностика организма) – это услуга, для людей, не имеющих жалоб на здоровье, дающая им возможность проведения контроля и анализов для ранней диагностики определенных заболеваний.
Почему необходим check-up?
Возможно, вы считаете, если вы здоровы, то нет необходимости в посещении больницы, визите к врачу или же проведения анализов . Однако существует много рисков для здоровья, с которыми может столкнуться каждый из нас. Различные факторы, с которыми Вы и Ваши близкие могут столкнуться , могут определить риск для вашего здоровья – начиная от вредных привычек и до генетической предрасположенности (например, члены семьи страдающие диабетом, болезнью сердца или онкологическими заболеваниями). Именно поэтому, check-up играет существенную роль в ранней диагностике болезней. Потратив всего лишь несколько часов на check-up вы можете обепечить себе всю необходимую информацию касательно вашего здоровья и предупредить возникновение серьезных заболеваний.
Которая из программ check-up подходит именно для Вас?
Acıbadem предлагает стандартные программы check-up, разница которых зависит от возраста и пола человека. Программы также рассматривают и анализируют стиль Вашей жизни, личные особенности и генитическую предрасположенность. Полученные данные показывают, с какими рисками Вы можете столкнуться и назначенная для вас программа check-up будет проводиться с учетом этих факторов. Check-up обеспечит для Вас предупреждение развития возможных заболеваний и лечение легких недомоганий, пока они не переросли в серьезные заболевания.
Какие типы программ check-up представлены в клинике?
1.Корпоративная
Документально доказано, что физическое и психологическое состояние работников оказывает немаловажное влияние на общий успех компании. Именно поэтому Acıbadem предлагает корпоративные программы check-up в сотрудничестве с компаниями. Такие программы включают специальные услуги, ориентированные на менеджеров, сотрудников компании и тех, кто только начал работать.
2.Стандартная или персональная
В дополнение к стандартным программам check-up, основанными на возрасте и поле, созданы программы индивидуального комплексного медицинского экспресс-обследования, учитывающие риски для здоровья, с которыми сталкивается каждый пациент.
3.Спортивная
Немаловажным фактором поддержания уровня работоспособности спортсменов является прохождение регулярных медицинских осмотров. Профилактические меры, принимаемые по результатам анализов, предотвратят риск травмирования спортсмена. Спортсменам предоставляются разнообразные программы check-up в зависимости от их потребностей.
Каковы преимущества прохождения check-up в Acıbadem?
Ожидая результаты чек-ап вы можете:
Международные услуги для иностранных пациентов, превосходящие все ожидания:
Международный Центр для иностранных пациентов Acıbadem , созданный как «универсальный» сервисный центр, предлагает здравоохранительные услуги с момента вашего запроса до вашего возвращения на родину. Этот центр является начальным пунктом связи для получения медицинской информации, ориентации и регистрации.
Стремительно расширяющаяся команда Международного центра для иностранных пациентов включает специалистов по обслуживанию пациентов и врачей. Эта команда в составе непосредственных профессионалов своего дела организует «здравоохранительную поездку» для иностранных пациентов в зависимости от их просьб и пожеланий.
Вы обеспокоены посещением клиники за пределами страны?
Ожирение – это заболевание, характеризующееся повышенной массой тела и поражающее многие органы в организме человека. Таким образом, определяющей составляющей лечения является междисциплинарный подход совместно с гармонией с окружающей средой.
Центр коррекции веса Acibadem – выходит на первый план, как один из самых оснащенных центров. В центре пациентам предлагается многопрофильный подход, целью которого является предложить наиболее подходящие варианты лечения.
Все пациенты, обратившиеся в Центр коррекции веса Acibadem, в первую очередь, получают консультацию эндокринолога, диетолога, психиатра, физиотерапевта. В зависимости от ситуации, возможна дополнительная консультация/обследование кардиолога и пульмонолога. Не исключено, что пациент будет осмотрен и специалистами хирургии ожирения.
Практически у каждого пациента выявляются факторы, лежащие в основе проблемы ожирения, такие как пищевые привычки, психологические проблемы , общее состояние здоровья. Мультидисциплинарное обследование пациента обеспечивает выбор наиболее подходящего лечения.
Используемые методы лечения:
Основатель и нынешний руководитель Центра коррекции веса Acibadem, профессор Джихан Урас:
«Деформация тела, вызванная избыточным весом создает определенные неудобства и комплексы в личной, социальной и деловой сферах жизни человека. Кроме того, у женщин желающих забеременеть избыточный вес может служить определенным препятствием».
Показана ли хирургия ожирения для каждого пациента?
«Потеря от 70 до 80 процентов веса в течение 2 лет возможна если после хирургической операции пациент следует диете и программе упражнений. Так, 40 % от лишнего веса уходит в течение 6 месяцев, 70 – 80 %процентов в течение двух лет. Тем не менее , потеря веса не продолжается бесконечно. По истечении двух лет, как правило, происходит адаптация организма метаболизму, и индекс массы тела в пределах нормы фиксируется. Эксперты отмечают, что важно и далее соблюдать диетические руководящие принципы во избежание риска набрать вес снова. Для максимальной пользы следует придерживаться режима питания 2-3 раза в день, избегать перекусов между приемами пищи. Если вы не обратите внимание на это правило, и снова предпочтете высококалорийные продукты , повторный набор вес не замедлить себя ждать.»
Хирургическое лечение ожирения принципиально зависит от двух принципов:
Необходимость таких операций рассматривается индивидуально для каждого пациента в соответствии с его настоящим состоянием здоровья.
Для кого подходит хирургии ожирения ?
Хирургическое лечение ожирения предлагается пациентам с индекс массы тела 35 и выше , которые не могут похудеть с помощью таких программ, как контролируемое питание, физические упражнения или медикаментозная терапия. Кроме того, хирургия рекомендуется пациентам с индексом массы тела выше 30, и страдающих от таких параметров, как высокое кровяное давление, диабет и апноэ сна, что негативно влияет на качество жизни.
Выбор методики хирургического лечения основывается на результатах различных исследований и наблюдений, проведенных специалистами.
Женщинам, планирующим беременность, рекомендуется предохраняться в течение первых двадцати четырех месяцев после хирургии ожирения.
Нижеприведенные методы хирургии ожирения выполняются с помощью лапароскопической или роботической техник, использующих небольшие разрезы. Пациенты возвращаются к своей повседневной жизни в очень короткое время, дальнейшая диета и режим жизни контролируется специалистами диетологии центра коррекции веса Acibadem.
1. Бандажирование желудка
Вокруг верхней части желудка накладывается специальное силиконовое кольцо-бандаж. Оно разделяет желудок на 2 отдела, желудок приобретает форму песочных часов. При этом его верхний отдел («малый желудочек») имеет емкость всего 15-20 мл. Пища, попадая в «малый желудочек», задерживается, мозг получает сигнал о наполнении желудка, и наступает рефлекторное насыщение. В итоге общее количество потребляемых калорий резко уменьшается, и начинается процесс снижения веса. Этот метод позволяет пациенту чувствовать сытость и потреблять только небольшое количество пищи.
Желудочный бандаж применяется с помощью лапароскопического метода. Технические параметры операции позволяют пациенту вернуться к повседневной жизни в течение очень короткого времени.
Послеоперационный период
Как результат, в первые 18-24 месяца после операции пациент теряет 60-80 % лишнего веса. При отсутствии каких либо проблем с бандажом, не существует риска набора веса.
2. Желудочный рукав
Этот метод также известен как ” рукавная резекция желудка”. В результате этой операции желудку придается форма рукава, что обеспечивает чувство сытости при употреблении небольшого количества пищи. Пациент не чувствует голода так как удаляется сегмент желудка, секретирующий гормон голода. Эта операция ограничивает только количество принимаемой пищи, нет необходимости для приема дополнительных витаминов или минералов.
Как проводится операция?
Рукавная резекция желудка также выполняется лапароскопическим методом. Операция проводится через небольшие разрезы в брюшной полости.
Послеоперационный период
После операции, потребляя пищу в небольших объемах , пациент чувствует сытость. Общее потребление пищи значительно снижается и в течение нескольких лет после операции, 80-90% избыточного веса теряется.
3. Желудочное шунтирование (обходной анастомоз)
В результате этой операции желудок делится на две части с образованием верхней полости желудка с объёмом 20-30 мл. К этой верхней полости подсоединяется петля тонкого кишечника. Таким образом, пища минует большую часть двенадцатиперстной кишки и начальный отдел тонкого кишечника. Желудок перестаёт быть резервуаром для большого количества пищи и вдобавок возникает снижение аппетита. Таким образом, это позволяет пациенту чувствовать себя полностью сытым при употреблении меньшего количества пищи, из которой только определенное количество поглощается.
Как проводится операция?
Как и другие операции хирургии ожирения, желудочное шунтирования также выполняется лапароскопическим методом. В брюшной полости выполняются небольшие разрезы, что также защищает пациента от вероятных рисков, таких как послеоперационные инфекции или грыжа.
Послеоперационный период
Пациент чувствует себя сытым после приема небольшого количества пищи, что приводит к снижению аппетита и значительному снижению потребления пищи. Уменьшение размера желудка и сниженный объем употребляемой пищи требует необходимости приема витаминных и минеральных добавкок, которые назначаются под руководством хирургов и диетологов. Это немаловажный момент в процессе потери веса, чтобы похудеть без потери витаминов и минералов. Пациент может вернуться домой три-четыре дня после операции.
Преимущества роботической хирургии:
По рекомендации доктора операции могут быть проведены с использованием робота да Винчи. Для тучных людей традиционные открытые полостные операции приводят к значительным трудностям, рискам, связанным с общим состоянием здоровья и заживлением ран. Роботизированная хирургия операция дает возможности визуального и технического преимущества, что делает операцию более простой и выгодной:
– Снижение потери крови и потребности в переливании крови
– Снижение риска заражения
– Снижение болевого синдрома и наличие шрамов
– Сокращение времени госпитализации
– Возврат к повседневной жизни в короткие сроки
Пациентам рекомендуется следовать диете и программе упражнений регулярно, поскольку успех операции напрямую связан с соблюдением этих принципов.
Все пациенты, которые следуют этой программе теряют вес достаточно быстро, и в течение 1-1,5 лет они достигают поставленной цели.
После хирургии ожирения у пациента:
– Высокое кровяное давление регулируется, 70% пациентов прекращают прием соответствующих медицинских препаратов, регулирующих давление.
– Нормализуется уровень холестерина. У 80% пациентов показатели возвращаются к норме в течение 2-3 месяцев после операции.
– снижается риск сердечных заболеваний
– пациенты с диагнозом сахарного диабета типа II употребляют меньшее количество медицинских препаратов
– аациенты, находившиеся на пороге заболевания сахарным диабетом, обычно восстанавливаются в полном объеме
– значительно уменьшаются приступы астмы, при этом некоторые пациенты полностью восстанавливаются
– исчезают проблемы дыхания
– исчезают нарушения сна, связанные с ожирением
– исчезает изжога
– снижение веса является постоянным, пока пациент продолжает следовать правилам.

ПРИГЛАШАЕМ ВАС В ТУРЦИЮ ЗА ЗДОРОВЬЕМ!
